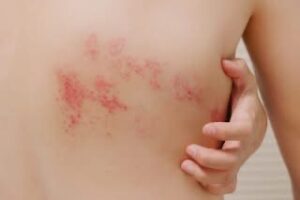
Resumen: La erupción en la imagen, con pequeñas ampollas agrupadas sobre piel roja y que sigue un trayecto nervioso en la cara, es típicamente causada por la reactivación del virus de la varicela-zóster. Aquí explicamos por qué ocurre, quiénes están en riesgo, cómo se diagnostica y qué tratamientos existen, especialmente cuando afecta el ojo.
¿Por qué se reactiva ese virus? Mecanismo explicado
Después de una infección primaria por varicela (generalmente en la infancia), el virus no desaparece completamente: permanece latente en los ganglios nerviosos (pequeños “centros” de neuronas) del cuerpo, como los ganglios dorsales o los ganglios de los nervios craneales.
Décadas más tarde, por diversas razones, ese virus puede reactivarse y viajar por las fibras nerviosas hasta la piel, provocando inflamación, dolor y la típica erupción con ampollas que aparece en el territorio de un nervio (dermatoma). Cuando la reactivación afecta nervios craneales, puede verse en la cara, el cuero cabelludo o alrededor del ojo.
Factores de riesgo que favorecen la reactivación
- Edad avanzada: la inmunidad contra el virus disminuye con los años; es más común después de los 50–60 años.
- Sistema inmunitario debilitado: quimioterapia, medicamentos inmunosupresores, VIH u otras enfermedades crónicas.
- Estrés intenso o trauma físico: pueden precipitar la reactivación.
- Enfermedades crónicas: diabetes mal controlada, enfermedades renales u otras que deprimen la respuesta inmune.
- Antecedente de varicela: es necesaria una infección previa por varicela para que exista latencia viral.
Síntomas típicos y cuadro clínico
El herpes zóster suele seguir este patrón temporal:
- Fase prodrómica: dolor, ardor, hormigueo o sensibilidad localizada en un área del cuerpo horas o días antes de que aparezcan las lesiones.
- Erupción: aparecen manchas rojas que se transforman en pequeñas ampollas llenas de líquido, agrupadas y limitadas al territorio de un nervio.
- Costra y curación: tras varios días las ampollas se secan y forman costras; la piel puede tardar semanas en recuperarse.
Si la erupción está cerca del ojo (nervio trigémino rama oftálmica), hay riesgo de complicaciones oculares que pueden afectar la córnea, la visión y causar inflamación dentro del ojo.
Diagnóstico
El diagnóstico suele ser clínico: el médico reconoce la forma de la erupción y la distribución en dermatomos. En casos dudosos o para confirmación se puede solicitar:
- Prueba PCR para detectar material genético del virus en el líquido de las ampollas.
- Serología (menos útil en la fase aguda para diagnóstico inmediato).
Tratamiento (médico y de soporte)
Importante: Si sospechas herpes zóster, especialmente si está cerca del ojo, busca atención médica urgentemente. El tratamiento antiviral es más efectivo si se inicia en las primeras 72 horas desde el inicio de las lesiones.
Tratamiento antiviral
Los antivirales (por ejemplo: aciclovir, valaciclovir, famciclovir) reducen la replicación viral, acortan la duración del brote, y disminuyen el riesgo de complicaciones —si se administran temprano—. La elección del medicamento y la vía (oral o intravenosa) depende de la severidad y de si hay riesgo ocular o inmunosupresión.
Manejo del dolor
El dolor puede ser intenso; se usan analgésicos simples (paracetamol, antiinflamatorios) y, cuando es necesario, medicamentos más específicos para dolor neuropático (gabapentina, pregabalina, amitriptilina) o analgésicos más potentes bajo supervisión médica.
Cuidados locales
- No reventar las ampollas (evita infección bacteriana secundaria).
- Limpieza suave con agua y jabón neutro, mantener la zona seca.
- Compresas frías para aliviar el malestar local.
Cuando hay afectación ocular
Si la erupción está cerca del ojo o presentas dolor ocular, visión borrosa, enrojecimiento intenso o sensibilidad a la luz —acude de inmediato a urgencias o a un oftalmólogo—. La afectación ocular puede requerir tratamiento antiviral por vía intravenosa y cuidado oftalmológico especializado para evitar daño permanente.
Complicaciones posibles
- Neuralgia posherpética: dolor persistente en el área afectada que puede durar meses o años.
- Infección bacteriana secundaria de las lesiones cutáneas.
- Afectación ocular: queratitis, uveítis, pérdida visual si no se trata a tiempo.
- Problemas neurológicos: meningitis o encefalitis (raros, más en personas inmunodeprimidas).
Prevención
Existen vacunas que reducen el riesgo de desarrollar herpes zóster y disminuyen la gravedad del cuadro si ocurre. La recomendación de vacunación varía según edad, antecedentes y condición de salud, por lo que debes consultarlo con tu médico o centro de salud.
Otras medidas preventivas incluyen mantener un buen estado general de salud: control de enfermedades crónicas, evitar inmunosupresión innecesaria y manejar el estrés.
Preguntas frecuentes (FAQ)
- ¿Es contagiosa la culebrilla?
- No se contagia como tal el herpes zóster; sin embargo, las ampollas contienen virus y una persona que nunca tuvo varicela o no esté vacunada puede contraer varicela al tener contacto directo con el líquido de las ampollas. Por eso se recomienda evitar contacto directo con personas vulnerables (embarazadas sin varicela previa, recién nacidos, inmunodeprimidos).
- ¿Por qué sólo aparece en un lado y siguiendo un patrón?
- Porque el virus viaja por fibras nerviosas que inervan zonas específicas de la piel (dermatomos). Por eso la erupción respeta ese territorio y suele ser unilateral.
- ¿Se puede curar completamente?
- La erupción y la infección aguda suelen resolverse con tratamiento y cuidados; el virus permanece latente en el organismo y puede reactivarse en el futuro, aunque el riesgo se reduce con la vacunación y con medidas que fortalezcan el sistema inmune.
¿Qué hacer ahora?
Si la imagen corresponde a tu caso o al de alguien cercano: busca atención médica cuanto antes, sobre todo si hay compromiso periocular (cerca del ojo), dolor intenso o síntomas oculares. Si no es posible acudir inmediatamente, evita tocar las lesiones, lávate las manos con frecuencia y evita el contacto con personas vulnerables.
Contacta a un profesional de la salud para orientación rápida (si quieres, sustituye el enlace por el contacto real de tu clínica).